
Qu’est-ce que c'est ?
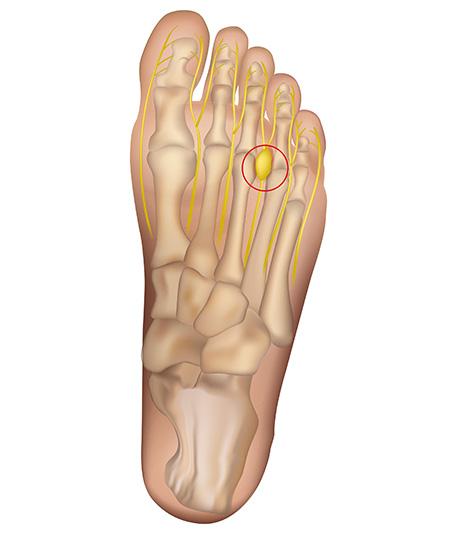
Le syndrome de Morton est une compression d’un nerf plantaire situé entre les têtes des métatarsiens. Piégé à ce niveau, le plus souvent entre le 3° et le 4° orteil, le nerf s’épaissit, et prend un aspect pseudo-sphérique (névrome).
Quels symptômes ?
Le névrome de Morton touche dans 80% des cas le 3ième espace inter-digital. Il touche parfois le 2ième et très exceptionnellement le 1er et le 4ème. Il peut parfois toucher deux espaces inter-digitaux en même temps, ou toucher les deux pieds.
Les douleurs sont de type « électrique » avec de violentes douleurs à la marche. La douleur est majorée par le port de chaussures étroites ce qui oblige le patient à se déchausser et à mobiliser son orteil et son avant-pied pour se soulager. On peut également retrouver des douleurs à la station debout prolongée. Dans la majorité des cas, les douleurs sont associées à des paresthésies (modifications de la sensibilité) irradiant sur le dos du pied.
Les facteurs favorisants
Un terrain neurologique : antécédent de sciatique, canal carpien … Un trouble statique : pied creux, griffes d’orteils, hallux valgus, polyarthrite… Le mode de vie : piétinements, marches prolongées, chaussures
Examens complémentaires
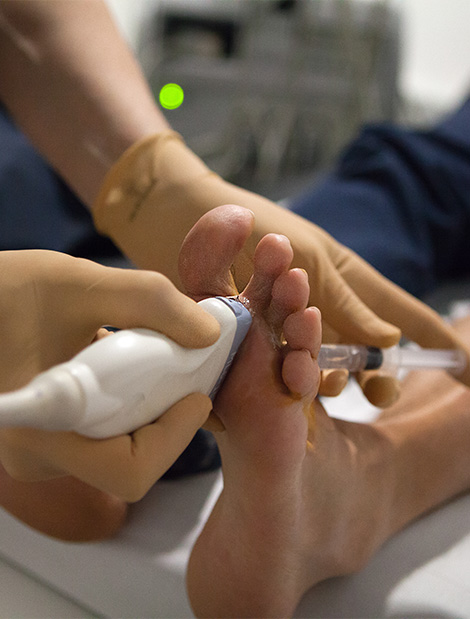
Une échographie
Elle confirme l’existence d’un névrome (ou d’une bursite), le mesure et élimine d’autres pathologies de l’avant-pied. Cette technique est efficace mais elle demande une bonne expérience de l’échographiste. La radiographie du pied en charge évalue d’éventuels troubles statiques associés et permet d’éliminer les diagnostics différentiels osseux (de type arthrose, ostéoporose, fracture de fatigue…)
Un IRM
Elle remplace la scintigraphie osseuse de nos jours. C’est un très bon examen pour évaluer toutes les possibilités étiologiques et pour renseigner de manière très précise sur la localisation exacte du névrome. Néanmoins elle peut ne pas détecter certains petits névromes
Un électromyogramme
Elle est exceptionnellement utile en cas de doute.
Quels traitements ?
Le traitement du névrome de Morton est mis en œuvre dès lors que la symptomatologie douloureuse est invalidante.
Le traitement médical
Le traitement médical est d’autant plus efficace qu’il est mis en place précocement après le diagnostic. Le but est de « décomprimer » le névrome. Il comprend : des conseils de chaussage (préférer le port de chaussures larges et ouvertes à l’avant du pied pour laisser libres les orteils, avec un petit talon pour éviter l’appui sur le névrome, et avec une semelle rigide), le port d’orthèses (semelles) plantaires avec un renforcement au niveau de l’appui des têtes des métatarsiens peut se révéler très efficace, la kinésithérapie et la rééducation: avec des exercices de renforcement musculaire pour libérer les griffes du pied et libérer l’avant-pied, l’infiltration de cortisone dans l’espace interdigital correspondant est réservée aux cas rebelles et seulement lorsqu’il existe une certitude diagnostique posée par un examen comme l’échographie. Ces options médicales peuvent être utilisées de manière isolée ou combinée et dans 50% des cas les patients sont soulagés.
Le traitement chirurgical
Le traitement chirurgical est proposé après l’échec d’un traitement médical bien conduit durant 6 mois. Il s’agit d’une mini-chirurgie, réalisable en chirurgie ambulatoire, plus ou moins invasive si l’os est touché ou non, sous anesthésie locorégionale et sous garrot pour éviter les saignements. Le chirurgien la réalise au moyen d’une petite incision dans l’espace interdigital correspondant, à la partie dorsale (celle qui n’est pas contre le sol) du pied afin de favoriser la cicatrisation et permettre un appui rapide après l’intervention.
Il existe 2 techniques différentes :
- La neurolyse (libération du nerf comprimé comme le canal carpien), supprime la douleur, mais peut laisser persister un inconfort pendant quelques mois. Elle sera réalisée soit classiquement, en ouvrant l’espace incriminé à la face dorsale du pied, soit par méthode percutanée en sectionnant par une incision de quelques mm le ligament responsable de la compression.
- La neurectomie est le plus souvent proposée (résection du nerf). Elle consiste à enlever le névrome. Enfin, dans certains cas, il sera proposé des gestes osseux (ostéotomies per cutanées des métatarsiens) pour traiter les troubles statiques associés de l’avant pied.
Suites opératoires
L’appui immédiat est autorisé quelle que soit la procédure sous couvert d’une chaussure rigide. Le traitement anticoagulant n’est pas nécessaire sauf facteur de risque particulier (il dure alors 15 jours). Cette chirurgie se fait en ambulatoire (on sort le soir), la cicatrice est peu visible (entre les orteils). Il faut prévoir un arrêt de travail entre 1 et 4 semaines selon l’activité… La conduite est possible au 15ème jour. L’arrêt sportif varie de 1,5 mois à 3 mois selon la technique utilisée.
Quels risques ?
Comme pour toute opération, il existe un risque infectieux (évalué à moins de 3% dans la littérature), un risque d’algodystrophie (également évalué à moins de 3%, c’est un syndrome douloureux régional qui intervient après un traumatisme ou une chirurgie et qui se traduit par des douleurs et un enraidissement) et un risque de retard de cicatrisation. De manière plus propre au névrome de Morton, la chirurgie s’accompagne de manière systématique d’un œdème du pied (gonflement) après l’opération, qui régresse dès la reprise de l’activité. L’opération peut également se compliquer de dysesthésies (modifications de la sensibilité).
Rassurez-vous, notre équipe chirurgicale connaît bien ces complications et fait en sorte de les éviter. Nous sommes soucieux d’améliorer sans cesse la prise en charge de nos patients, c’est pourquoi en cas de problème ou simplement si vous avez une question relative à votre intervention, n’hésitez pas à en parler à votre chirurgien.


